Cuando ya habíamos entendido los últimos avances en medicina regenerativa, clonación terapéutica y reprogramación celular, un nuevo estudio viene a dar una vuelta de tuerca a este tipo de investigaciones. Se trata de una modificación de la transferencia nuclear o clonación terapéutica que consigue, según los autores, hacerla más efectiva en humanos. Con el nuevo sistema, desarrollado por científicos estadounidenses, se logra por primera vez obtener células madre embrionarias a partir de una célula de la piel de una persona al reprogramarla con un óvulo, aunque el resultado no es viable para su empleo en la clínica. Para algunos investigadores se trata de un paso más hacia un objetivo: encontrar una fuente de células pluripotentes.
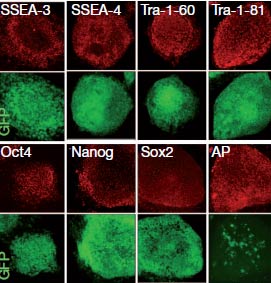
Aunque existen varios antecedentes de embriones clonados a partir de una célula adulta humana, estos embriones no eran eficientes por lo que ningún grupo científico había conseguido dar el siguiente paso: la extracción de células madre embrionarias a partir de esos embriones clonados. El problema era que el embrión obtenido no progresaba y detenía la multiplicación de sus células en un momento determinado, dejaba de crecer, lo que impedía conseguir de su interior células para poder luego mantenerlas con vida en un cultivo. Esas líneas celulares son las que finalmente se podrían utilizar a modo de tratamiento, si prosperan las investigaciones, para desarrollar tejidos e implantarlos en una persona o para probar determinados fármacos con ellas.
Ahora un estudio, publicado por la revista 'Nature', ofrece una solución parcial a ese problema al modificar la técnica de la transferencia nuclear o clonación terapéutica. Para comprender el cambio hay que remitirse al proceso clásico. La transferencia nuclear consiste en utilizar el material genético de una célula adulta de una persona e insertarlo en un óvulo al que se le ha extraido su material genético. Al fusionar estas dos células, la técnica activaba el inicio de un embrión. Lo que han hecho en esta ocasión un grupo de investigadores, liderados por Dieter Egli, de la Fundación Laboratorio de Células Madre de Nueva York (EEUU) es que conservan la carga genética del óvulo.
Estos científicos emplearon células de la piel de varios volutarios, varones sanos y otros con diabetes, y las fusionaron con óvulos a los que no se les había quitado su material genético. "Si se añade el genoma de la célula somática [adulta] y el genoma del óvulo no se elimina, se produce el desarrollo a un estadio de blastocisto [de 70-100 células]. De estos blastocistos, fuimos capaces de derivar células madre pluripotentes triploides", explican los autores en su artículo. De los 13 blastocistos generados, obtuvieron dos líneas de células madre, una contenía ADN de un hombre con diabetes tipo 1 y otra, de un varón sano.
Importantes limitaciones
Este logro contiene ventajas e inconvenientes sobre las técnicas ya existentes. La principal ventaja es que no necesitan de un embrión humano para conseguir células madre pluripotentes, algo que ya se consigue con las células iPS pero, frente a éstas, las obtenidas con este método no tienen las 'marcas' heredadas de la célula adulta original, en este caso una célula de la piel, y por tanto no presentan limitación a la hora de poder convertirse en cualquier otro tipo de célula. Sin embargo, el principal obstáculo de esta técnica es que las células pluripotentes conseguidas tienen una carga extra de material genético y su uso no es viable.
"Este estudio nos muestra que la contribución materna del ovocito es importante para la formación del embrión. Y nos ayuda a entender por qué la transferencia nuclear [clásica] no funciona. Se trata de un paso importante para comprender la reprogramación del embrión", explica Carlos Simón, director del Banco de Líneas Celulares del Centro de Investigación Príncipe Felipe (CIPF) de Valencia.
Una conclusión similar puede extraerse de un segundo estudio publicado en 'Nature'. El trabajo, liderado por Douglas Melton, muestra que incluso utilizando un cigoto (óvulo fecundado) para la transferencia nuclear, al fusionar una célula adulta con el cigoto, cuyo material genético se ha eliminado, la técnica funciona en ratones pero no en humanos.
El editorial de la revista 'Nature' concluye algo parecido. "El trabajo con células iPS está a la defensiva, y este estudio [en referencia al de Dieter Egli] ofrece una prueba concluyente de que las células somáticas adultas pueden ser reprogramadas. Ahora los investigadores tienen que probar que el trabajo es un paso hacia líneas celulares útiles en biomedicina".
George Q. Daley, investigador del Programa de Trasplantes de Células Madre del Hospital Pediátrico de Boston (Massachusetts, EEUU), señala, en un artículo publicado también en 'Nature', que la transferencia nuclear supone, en estos momentos, una alternativa a las técnicas que emplean iPS, pues las últimas investigaciones realizadas con ellas muestran varios problemas difíciles de solventar. "Aunque este trabajo fracasa en el último objetivo [obtener células pluripotentes viables], el estudio da un paso hacia el éxito, y lanza la provocadora pregunta de cómo las células madre obtenidas de la transferencia nuclear en humanos podrían funcionar como sus parientes las células iPS", concluye Daley.
De la misma opinión es Simón, que explica que lo observado en los últimos estudios es que "aunque las iPS son un modelo fantástico, no existe ninguna visualización de que puedan utilizarse en la clínica. El reto se mantiene. Se trata de encontrar una fábrica inagotable de células pluripotentes. Aunque creo que finalmente se conseguirá".
Ref: Haz click aquí
No hay comentarios:
Publicar un comentario